Myopie et autres
Qui peut bénéficier d'une chirurgie ?  Pourquoi se faire opérer ?
Pourquoi se faire opérer ?  L'oeil normal
L'oeil normal  Les défauts visuels
Les défauts visuels  Le bilan pré-opératoire
Le bilan pré-opératoire  Traitements laser
Traitements laser  Les implants phaques
Les implants phaques  Quelle est la meilleure technique
Quelle est la meilleure technique  Conseils pratiques
Conseils pratiques
1 - Points importants
Les traitements laser ont maintenant plus de 20 ans de recul.
Plusieurs dizaines de millions de personnes se sont faites opérées à travers le monde.
La correction des troubles de la vision au laser repose sur un changement de forme de la cornée, induisant un changement de puissance optique.
La correction de la myopie est obtenue par un aplatissement central. Pour corriger une dioptrie de myopie sur une zone optique de 6 mm, une ablation de seulement 12 microns est nécessaire. Les lasers les plus modernes nécessitent 2 secondes pour la correction d’une dioptrie.
La correction de l’hypermétropie est obtenue par un bombement central de la cornée. Une ablation en moyenne périphérie, de 17 microns par dioptrie pour une zone optique de 6,50 mm, est pour cela utilisée. Le volume d’ablation est plus important que dans le cadre de la myopie, ce qui explique que la durée du traitement soit plus longue. Les lasers les plus modernes mettent 4 secondes pour la correction de 1 dioptrie.
La correction de l’astigmatisme est obtenue changeant la forme ovoïde de la cornée traitée en forme sphérique. Pour cela, une ablation asymétrique en fonction des méridiens est nécessaire.
Les opérations au laser sont les solutions les plus précises. En effet, le laser excimer (émission dans l’ultraviolet) sculpte la cornée avec une précision de l’ordre du quart de micron, soit le quart d’un millième de millimètre.
Les opérations au laser sont les plus sûres. En effet, il s’agit de chirurgies extra-oculaires, aucun instrument chirurgical ne pénétrant dans l’œil.
Les lasers excimer modernes permettent de limiter les risques d’erreur pendant l’intervention. Les systèmes d’eyetracker permettent de compenser les mouvements de l’œil involontaires et inéluctables. Un recentrement du laser est effectué entre chaque impact. Des systèmes permettent aussi de compenser la cyclotorsion. Il s’agit d’une torsion physiologique de l’œil se produisant entre la position debout et couchée. Ce phénomène pouvait impacter les résultats de la correction des astigmatismes importants avec les précédentes générations de laser.
Les traitements laser modernes limitent les effets secondaires visuels nocturnes, en conservant la forme physiologique de la cornée, plus cambrée au centre qu’en périphérie (prolate). On parle de traitement optimisé.
Les traitements lasers modernes sont stables dans le temps, sauf dans des cas exceptionnels.
Il existe deux principaux types d’opération laser, en fonction de l’endroit où le laser excimer est appliqué. On parle de LASIK quand un volet cornéen est découpé, puis soulevé, avant de faire le laser excimer. On parle de laser de surface quand le laser excimer est délivré à la surface de la cornée. `
Le LASIK est l’opération des troubles de la vision la plus pratiquée dans le monde.
Le LASIK TOUT LASER est la technique de référence dans les centres de pointe. Un laser femtoseconde permet de faire la découpe du volet cornéen au micron près. Cependant, la technologie femtoseconde est couteuse. Une activité importante est donc nécessaire pour l’amortir.
Le laser femtoseconde remplace les appareils de découpe mécanique, appelé microkératomes. Ils utilisent une lame. On parle de lasik standard ou lasik mécanique quand la découpe du volet est effectuée avec ces appareils. Cette technique est efficace, mais présente un risque plus élevé de complications. Le seul intérêt de cette méthode est de limiter le prix de l’opération, en éliminant le cout d’amortissement du laser femtoseconde.
2 - Les lasers
A - Lasers femtoseconde
Ils sont employés depuis le début des années 2000 aux Etats-unis. Ils sont arrivés en France progressivement à partir de 2004.
J’utilise cette technologie dans ces différents champs d’application depuis 2006.
Ces lasers ont des propriétés de découpe.
Leur longueur d’onde se situe dans l’infrarouge (1 053 nanomètres).
Le principe de ces lasers est de délivrer une énergie dans un temps extrêmement bref, de seulement 10-15 secondes. Le stroma cornéen est transformé en plasma (bulle de gaz) au point d’impact. La succession de milliers de petites bulles de gaz permet de réaliser un plan de découpe, extrêmement lisse et régulier, dans n’importe quelle direction de l’espace.
L’ensemble de la procédure est programmé informatiquement, ce qui réduit les aléas.
En pratique, l’outil Laser permet de remplacer une lame chirurgicale, et ce avec une beaucoup plus grande précision et sécurité.
La laser femtoseconde est utilisé pour la découpe des volets de Lasik (lasik tout laser), la mise en place des anneaux intra-cornéens, la réalisation de greffes de cornée, ou la correction de forts astigmatismes par incisions arciformes après greffe de cornée.
B - Lasers excimer
Ils sont éployés en ophtalmologie depuis 1988, date de la réalisation du premier laser de surface aux Etats-Unis.
Je les utilise depuis 1996.
Le laser excimer est un laser qui émet dans l'ultraviolet. Sa longueur d'onde est de 193 nm. Il est absorbé par la cornée. Son interaction avec le stroma cornéen se traduit par une photoablation. Ainsi, à chaque impact, une très petite quantité de stroma cornéen est pulvérisée. L'épaisseur moyenne d'un impact est de 0,25 microns, soit le quart de millième de millimètre.
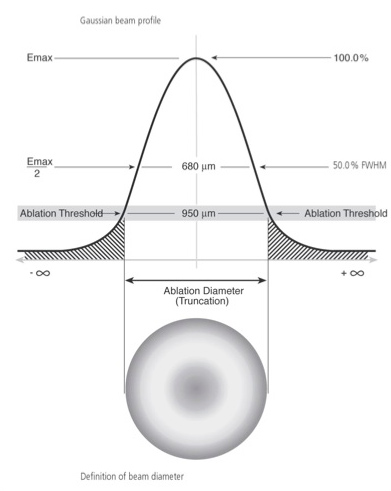
Les lasers modernes utilisent des spots de petit diamètre, inférieur ou égal à 1 mm.
Cela permet de limiter la profondeur d’ablation (Tissue SAVING).
Le profil Gaussien des spots assure une surface de traitement parfaitement lisse, indispensable pour une récupération rapide et une bonne cicatrisation pour les traitements de surface.
La durée des traitements est courte. Une dioptrie de myopie peut être traitée en environ 2 secondes, et une dioptrie d’hypermétropie en 4 secondes. Cela optimise le confort et la sécurité de l’opération, notamment en cas de corrections importantes.
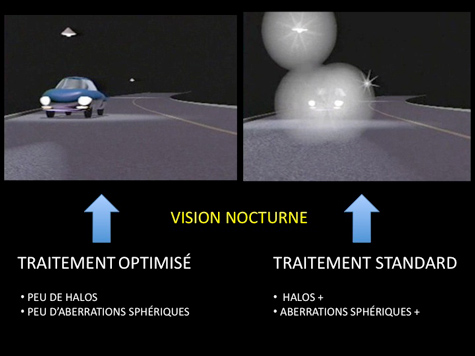
La réalisation de profils optimisés (PROLATE) est préférable pour obtenir la meilleure qualité de vision nocturne possible, en limitant l’induction d’aberrations sphériques, responsables des halos nocturnes.
Les système de suivi de l’œil (eyetracker) et de cyclotorsion sont aujourd’hui présent sur la plupart des lasers.
C’est capital. En effet, meilleur sera le centrage du traitement laser, meilleur sera le résultat fonctionnel. En cas de décentrement, de nombreuses aberrations optiques de haut degrés asymétriques sont induites (coma). Elles se matérialiseront par une dégradation de la qualité de vision, particulièrement dans les conditions de vision nocturne.
La précision est telle, que dans certains cas rares, notamment dans des cas de reprise d’interventions anciennes par laser d’anciennes générations, par kératotomies radiaires, ou après traumatismes, il est possible de traiter des défauts optiques appelés aberrations optiques de haut degré, qui impactent la qualité de vision nocturne principalement, et même parfois l’acuité visuelle. On parle de traitement personnalisé guidé par topographie cornéenne (TOPOLINK) ou aberrométrie. Il s’agit de cas particuliers.
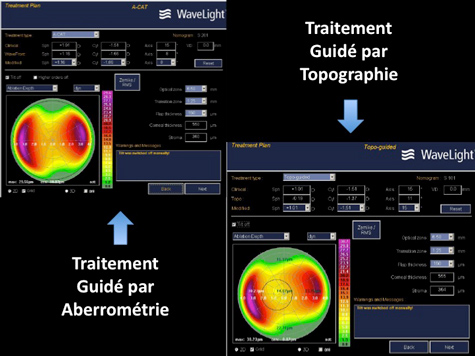
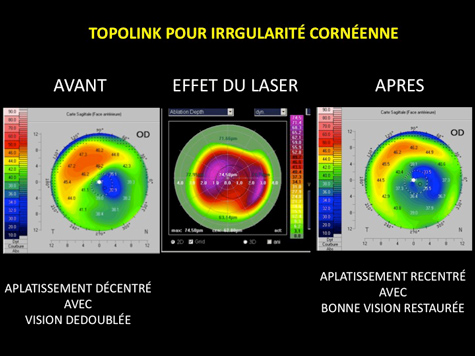
3 - Lasik Tout Laser
Le terme LASIK signifie LASer In situ Keratomileusis. Le remodelage de la forme de la cornée s’effectue après la découpe d’un volet cornéen superficiel.
Le terme lasik tout laser signifie qu’aucune lame n’est utilisée. La procédure utilise deux lasers, le laser femtoseconde pour la préparation du volet cornéen, et le laser excimer pour le remodelage de la forme de la cornée.
Il existe des synonymes : IntraLasik, UltraLasik, All Laser Lasik, pour ne citer que les plus fréquents.
A - Déroulement de l’opération
L'anesthésie des yeux est obtenue par une simple instillation de collyres.
Les paupières sont ouvertes par un petit écarteur.
Le volet cornéen est préparé à l'aide du laser femtoseconde. Une petite ventouse est placée sur l'œil. La vision s'obscurcit alors. Le traitement laser est indolore et sans bruit. La durée du traitement est de quelques secondes seulement.
A la fin du laser femtoseconde, la vision est blanchâtre.
Le volet cornéen est soulevé à l'aide d'une micro spatule. Le laser excimer est alors appliqué. Une cible lumineuse doit alors être fixée pendant les quelques secondes de traitement. Cette deuxième partie de l'opération est parfaitement indolore.

Le volet cornéen est remis en place. Un court délai est nécessaire pour obtenir son adhésion, grâce à un gradient osmotique existant dans la cornée (différentiel de concentration d’eau entre la surface et la profondeur).
Le traitement est effectué successivement sur les deux yeux. La durée totale de l’intervention est de 20 minutes.
B - Suites opératoires
Après l’intervention, les yeux sont protégés par des coques. Elles doivent être conservées jusqu'au lendemain matin. Elles évitent de se frotter les yeux, ce qui est formellement interdit les premières heures.
Dès le lendemain matin, la vision est nettement améliorée, permettant une autonomie dans la vie courante sans aucune correction.
Les activités professionnelles peuvent donc être reprise rapidement, dès le lendemain ou le surlendemain. Ce n’est que si vous êtes exposés à des risques d’infection ou de traumatisme oculaire, qu’une interruption de travail un peu plus longue peut vous être conseillée.
Une sensation de grain de sable est fréquente.
La conduite automobile peut être reprise rapidement.
C - Avantages
Les avantages du LASIK sont :
- précision
- stabilité dans le temps
- opération des deux yeux le même jour
- récupération visuelle très rapide, en quelques heures
- absence de douleurs importantes dans la période post-opératoire
- possibilité de reprendre le travail dans les 48heures
Les avantages du Laser Femtoseconde sont :
- Souplesse d’utilisation
Toutes les caractéristiques du capot sont déterminées par le chirurgien et contrôlés par ordinateur : profondeur du capot, inclinaison des bords, taille et positionnement de la charnière.
- Précision et reproductibilité de la géométrie du capot
La géométrie du capot réellement obtenue est très proche de celle programmée. Ceci est vrai dans toutes les dimensions, en particulier pour la profondeur (déviation standard de seulement 10 microns).
L’utilisation du Laser Femtoseconde permet de réaliser des découpes très fines. On peut aller jusqu’à des épaisseurs minimales de 90 microns.
Les bords de la découpe sont presque verticaux. Pour améliorer la stabilité du capot et limiter les risques de déplacement, il est même possible de réaliser des bords inversés.
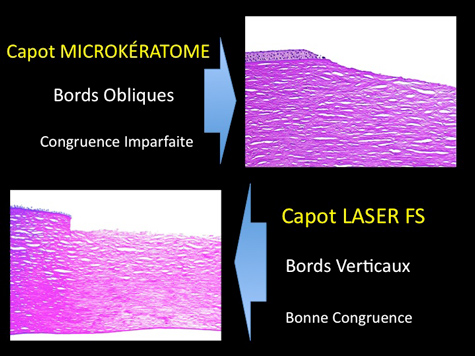
La géométrie du capot est totalement indépendante des paramètres cornéens (épaisseur, diamètre, et rayons de courbure). Cela est important dans certaines indications.
Les microkératomes ont une précision inférieure, notamment avec une variabilité importante dans la profondeur de découpe. Les risques d’ectasie sont de ce fait plus importants. Les bords sont très peu angulés (seulement 30° environ). La géométrie du capot dépend des paramètres cornéens.
- Conditions de stérilité maximale
Chaque cône d’aplanation est à usage unique.
- Suppression des complications mécaniques graves
La réalisation de capot libre, de capot lacéré, ou de capot avec des trous devient théoriquement impossible avec cette technologie. Ainsi, la fréquence des complications graves est nettement diminuée. Des pertes de succion peuvent malgré tout être possibles, mais en général une reprise est possible dans la même séance opératoire. Dans tous les cas, une découpe au Laser Femtoseconde est en fait qu’une prédécoupe. Tant que le capot n’est pas soulevé, l’application de ce Laser n’a pas avoir de conséquence.
4 - Laser de surface
A – Déroulement de l’opération
C’est la technique la plus ancienne.
Une simple anesthésie par gouttes est nécessaire.
Les paupières sont maintenues ouvertes par un petit écarteur.
Le premier temps, indolore, consiste à retirer l’épithélium cornéen à l’aide d’une spatule mousse.
Il n’y aucune découpe.
Le deuxième temps consiste en l’application du laser excimer à la surface du stroma cornéen. La durée est de quelques secondes, en fonction du type de correction. Une cible lumineuse doit être fixée pendant le laser. Il n’y a aucune sensation douloureuse.
Après l’intervention, une lentille de contact est mise en place. Elle limite la douleur postopératoire.
La durée de l'intervention est d’environ 15 minutes pour les deux yeux.
B - Suites opératoires
Une douleur apparaît dans les heures suivant l'intervention. Son intensité est variable. Elle peut être importante. Elle dure deux à trois jours. Elle est secondaire à la mise à nu de l'innervation cornéenne, très dense. La douleur cesse quand l’épithélium a repoussé. Un traitement antalgique est systématiquement prescrit.
Une gêne à la lumière accompagne à la douleur. Le repos dans une pièce sombre est utile les premiers jours.
La récupération visuelle est progressive. La vision est en général assez nette les heures qui suivent l’intervention. Elle diminue ensuite, car l’épithélium qui repousse n’est pas lisse les premiers jours. Une durée d’une semaine est nécessaire pour être réellement autonome dans la vie courante. La vision maximale n’est atteinte qu’après un délai d’un mois environ, en l’absence de complications cicatricielles (haze).
La douleur initiale et la récupération visuelle progressive expliquent qu’une interruption de travail d’une semaine soit nécessaire. Il n’y a pas d’arrêt de travail prescrit pour ce type de chirurgie. La prise de jours de RTT ou de congés est donc à prévoir.
C - Avantages
Le principal avantage de cette technique est sa simplicité.
L'absence de découpe dans la cornée élimine les risques de complications en cas de traumatismes oculaires. Il s'agit donc de la technique de choix pour les patients effectuant des métiers à risques de traumatismes (pompiers, les militaires, les policiers,...) ou des sports de contact.
L'absence de découpe dans la cornée limite les risques d’ectasie. Le laser de surface est donc la technique de choix dans les cas considérés comme limite. Par exemple, en cas de cornée fine inférieure à 500 micron et/ou présentant une irrégularité de la topographie cornéenne, un laser de surface sera toujours préféré à un Lasik tout laser.
5 - Complications
Les opérations laser sont très sûres. Cependant, le risque nul n'existe pas. Le but de ce paragraphe n’est pas de décrire de manière exhaustive toutes les complications, mais de décrire les plus importantes à connaître.
Les pertes de vision sévères, non réversible, sont exceptionnelles, mais possible en cas d’infection ou d’ectasie cornéenne principalement.
Une infection après opération laser a été décrite dans de très rares cas. En effet, à la différence d'autres interventions chirurgicales oculaire, très peu d'instruments sont utilisés, et la durée est très courte. Des précautions s'imposent cependant durant l'opération mais aussi (et surtout) après. L’instillation de collyre antibiotique est indispensable. Il est déconseillé de s’exposer à un environnement poussiéreux, ou de se baigner en piscine les premiers jours. Le maquillage sur le contour des yeux est interdit pendant deux semaines.
L'ectasie cornéenne est une autre complication pouvant laisser une séquelle visuelle non réversible.
Elle se manifeste par l'apparition au bout de quelques mois, parfois même de quelques années, d’un degré important de myopie et d'astigmatisme. Une chute de l'acuité visuelle apparaît alors. Un bombement progressif de la cornée, asymétrique, en est la cause.
Cette complication est statistiquement plus fréquente en cas de Lasik que de laser de surface. C'est un petit peu comme si la découpe du volet cornéen entraînait un affaiblissement de la paroi cornéenne (qui subit la pression exercée du dedans vers le dehors par le liquide qui remplit le globe oculaire, appelée humeur aqueuse). C'est la raison pour laquelle, en cas de cornée fine, qu'un laser de surface sera plus indiqué qu’un Lasik.
Il apparaît qu’après 20 ans de Lasik, cette complication est rare (environ 1 à 5 pour 10.000).
Certains facteurs favorisants sont reconnus :
le plus important semble être la présence avant l'intervention d'anomalies sur la topographie cornéenne. C'est la raison pour laquelle au moindre doute sur la présence d'un kératocône infra clinique, la réalisation d’un Lasik, même tout laser, est contre-indiquée.
La finesse de la cornée serait également un élément prédisposant. On évite actuellement de faire un lasik tout laser pour des cornées d’épaisseur inférieur à 500 microns. La valeur seuil de 500 microns reste débattue.
La profondeur du traitement. Plus la correction est forte, plus l’ablation stromale est importante, et plus le risque d’ectasie augmente statistiquement. C’est pourquoi on doit laisser au moins 250 microns de mur postérieur (épaisseur résiduelle de stroma postérieur).
Dans les formes graves, le port de lunettes ne permet pas de retrouver une bonne vision. Un équipement en lentilles rigides est alors nécessaire. En cas d'intolérance aux lentilles, il est parfois possible de proposer un nouveau geste chirurgical pour essayer d'améliorer la vision (cross-linking, anneaux-intracornéens, greffe de cornée).
La formation de plis sur le volet est possible après Lasik en cas de traumatisme ou de frottement les premiers jours. Une reprise chirurgicale est alors nécessaire. La récupération de l'acuité visuelle maximale est dans ce cas plus longue. C'est la raison pour laquelle le port de coques oculaire de protection est conseillé jusqu'au lendemain de l'opération puis les quatre nuits suivantes.
La formation d’un haze est spécifique au laser de surface. Elle se caractérise par l'apparition d'un voile blanchâtre sur la cornée, en regard de la zone traitée. Elle entraîne une diminution de l'acuité visuelle non corrigible par lunettes ou lentilles. En effet, les moyens optiques ne peuvent pas corriger un phénomène d’opacification. L'intensité de cette cicatrice anormale diminue au cours des mois suivants l'opération. Un délai d'un an est en général nécessaire pour apprécier le résultat final. Une disparition complète est la règle. Cependant, une cicatrice résiduelle peut persister au long cours. Dans ce cas, un retraitement est en général envisageable. La fréquence du haze est plus grande pour les fortes corrections. Le soleil est considéré comme un facteur de risque. Le port de verres solaires (indice 3) les trois premiers mois est fortement conseillé de ce fait.
Une sensation de sécheresse oculaire est fréquente durant les premières semaines. Les symptômes habituels sont une sensation de brûlures oculaires, de grains de sable, et parfois de fluctuation visuelle. Il peut même exister dans les formes sévères, une baisse transitoire de l'acuité visuelle. L’instillation de collyre lubrifiant est donc nécessaire pendant une durée variable de un à trois mois après l'opération.
La perception de halos nocturnes est fréquente les premières semaines après l'intervention. Cette sensation diminue au cours du temps. Elle peut entraîner une gêne transitoire en conduite de nuit.
Une correction optique d'appoint peut être utile dans des conditions où une vision extrêmement précise est nécessaire (conduite de nuit sur l’autoroute, …). Avec les techniques modernes, ce risque est inférieur à 10 %. Le risque est plus faible pour les petites corrections, et augmente pour les fortes corrections. En cas de résidu important, supérieur ou égal à 1 dioptrie environ, une retouche peut dans certains cas être proposée.






